

Garantire cure integrate significa mettere al centro di tutto il paziente, la famiglia con i caregivers ed il team multidisciplinare che insieme collaborano per poter gestire il rischio, dare continuità assistenziale, dare supporto psico-sociale per il paziente e i caregivers e condividere un processo decisionale diretto dal paziente.
Secondo diversi studi, tra cui quello
di Lewarski pubblicato su Chest
nel 2007, la ventilazione meccanica
domiciliare (VMD) è uno dei servizi
sanitari più complessi erogati direttamente
a casa del paziente. I dati
europei comunicati al meeting mondiale
di Barcellona del 2009 indicano
che la richiesta di ventilazione meccanica
domiciliare sta aumentando
significativamente dal 2002 al 2009.
Questi dati correlano con quelli del
più importante registro sulla insufficienza
respiratoria che è l’ANTADIR
francese che mostra che i pazienti in
VMD sono passati da 21/100.000 del
2002 a 32/100.000 del 2006.
Analogamente,
i dati del Registro della
Regione Lombardia indicano un incremento
da 18/100.000 del 2002 a
29/100.000 del 2006, in perfetta linea
con i dati francesi.
I dati europei indicano anche che
il 13% dei pazienti in VMD sono
tracheostomizzati, che più dell’80%
sono in ventilazione meccanica (VM)
non invasiva con un trend negli ultimi
dieci anni di forte ascesa e che vi
è un aumento dei pazienti totalmente
dipendenti dalla VM.
Nonostante
questo aumento la VMD è disponibile,
nel mondo reale, per meno del
20% dei malati, comunque in netto
miglioramento rispetto al dato di dieci
anni fa che si attestava sulla metà
(10%). Nel processo decisionale che
porta alla dimissione al domicilio
del paziente ventilato intervengono
diversi fattori fra cui hanno una importanza
preminente la disponibilità
di supporto, familiare e non, per il
paziente e la possibilità di accedere
ai servizi sanitari. Come prima cosa
bisogna specificare che la dimissione
dall’ospedale, ed in particolare da una
terapia intensiva, non è una procedura
amministrativa, ma un processo di
transizione che ha un pesante impatto
sull’evoluzione a lungo termine e
sulla possibilità di miglioramento del
paziente. A dimostrazione di questo
bisogna ricordare che il 15-25%
degli errori nella pratica clinica
avviene proprio durante il processo
di dimissione.
La ragione di questo è
legata al fatto che il processo di dimissione/
transizione ospedale/territorio
determina gli esiti futuri della VM a
lungo termine (VMLT) in seguito al
corretto adattamento ed aderenza alla
VM, alla sicurezza del malato ma anche
del caregiver (familiare o non che
si occupa attivamente del paziente e
che ha ricevuto la corretta educazione
alla gestione della VM) e per ultimo,
ma non meno importante, perché determina
la stabilità o il miglioramento
del paziente. Tra il 2001 ed il 2002
in Europa 326 centri che si occupano
di VMD hanno partecipato ad un
survey. In questo studio, denominato
Eurovent, su 70 centri pneumologici
italiani sono stati identificati 46
centri con una media di 44 pazienti
per centro. Le caratteristiche di questi
centri sono che il 75% ha un bacino
di utenza tra i 100.000 ed i 500.000
abitanti e solo il 7% tra i 500.000 ed
1.000.000; il 77% dei centri è costituito
da Ospedali pubblici e solo un
9% dei pazienti è seguito da centri
territoriali non ospedalieri o DH
riabilitativi.

Fig. I. Cure integrate.
Questo ultimo punto è
importante perché la dimissione di
un paziente ventilato necessita di avere
un centro di riferiment o H24 disponibile
che nella realtà italiana può
essere garantito solo dalle strutture
pneumologiche pubbliche.
Queste ultime poi per garantire una
assistenza efficace non possono avere
un bacino di utenza superiore
alle 500.000 unità. Ambrosino et al
analizzando i dati dell’Eurovent hanno
notato una grande variabilità dei
piani di dimissione. In più del 50%
dei centri non si evidenziava uno
specialista di riferimento o un team
domiciliare; anche l’accesso a sedi alternative
al domicilio è risultato molto
eterogeneo e si sono evidenziate
notevoli differenze fra i paesi e le regioni
anche per i controlli tecnici e la
manutenzione dei ventilatori. Sempre
nello studio Eurovent ed anche nelle
indicazioni date dall’AIPO (Associazione
Italiana Pneumologi Ospedalieri)
si specifica che il trasferimento del
paziente ventilato ad un team domiciliare
non esperto o anche a call center
remoti è del tutto inappropriato.
Questo concetto è stato ulteriormente
stressato in un Position Paper della
Sezione regionale AIPO Lombardia
per la “Valutazione ed il trattamento
delle malattie neuromuscolari e malattia
del motoneurone in ambito pneumologico”.
Infatti al suggerimento
N°10 si dice ”il successo della VM è
strettamente dipendente dallo sviluppo
di adeguate competenze ed esperienze
del team che ne gestisce gli aspetti
pratici, educazionali e di supporto sul
lungo termine”. Nelle conclusioni si
specificava anche che nel prossimo futuro
è prevedibile un forte aumento
dei programmi rivolti a soggetti che
richiedono un’assistenza continuativa
o temporanea a domicilio in un’ottica
di integrazione fra ospedale, territorio e
ditte erogatrici di prodotti e servizi.
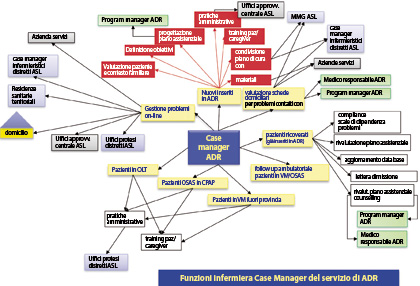
Fig. II. Funzioni del case manager nel servizio di assistenza respiratoria domiciliare di Mantova.
Nel 2009 a Barcellona si è tenuto la
“Home Mechanical Ventilation Consensus
Conference” dove si sono indicati
gli aspetti fondamentali della
VMD. In quest’occasione si è definito
che il follow-up a lungo termine è
prevalentemente coordinato e messo
in atto da parte del centro proscrittore,
che il monitoraggio sistematico
e organizzato dei malati è essenziale
per la natura stessa dell’insufficienza
respiratoria. Purtroppo solo nel 30%
dei casi l’interfaccia fra centro proscrittore
e risorse della comunità è
ben strutturata ed organizzata.
I punti principali da mettere in pratica
per una corretta gestione di un
programma di VMD sono:
1) ambiente
domiciliare sicuro;
2) iniziare
il piano per la VMD precocemente;
3) semplificare il piano assistenziale;
4) tempo adeguato per il training del
paziente e del caregiver;
5) verifica del training e del piano;
6) comunicazione
effi cace;
7) organizzare il processo
di follow-up;
8) trasporti sicuri e
gestione delle emergenze per pazienti
cronicamente critici.
Per ottenere
questi risultati è indispensabile poter
coinvolgere il caregiver nell’intero
processo assistenziale, ottenere la fi -
ducia del paziente e fare in modo che
sia il paziente che il caregiver (o i caregivers)
abbiano le necessarie competenze
tecniche.
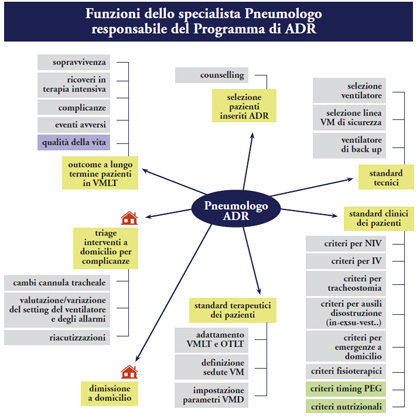
Fig. III. Le funzioni integrate del responsabile medico dell’ADR di Mantova.
Inoltre, è preminente
sviluppare delle strategie per ridurre
al minimo il rischio, cosa che si ottiene,
non solo, ma anche, con una
relazione sistematica e organizzata fra
centro di riferimento prescrittore e
le risorse della comunità. Per capire
quale sia la complessità di un programma
di assistenza domiciliare per
la ventilazione meccanica può essere
utile confrontarlo con gli altri servizi
di cure domiciliari; si può capire
come sia necessario un processo decisionale
molto più avanzato, di una
maggiore pianifi cazione, di un training
più accurato e certifi cato oltre
che di un monitoraggio del caregiver
che fa parte integrante del follow-up.
Il programma di assistenza respiratoria
domiciliare (ADR) si sviluppa
come un servizio di cure integrate in
cui sono presenti professionisti che
hanno il ruolo di case manager e vi
sono dei caregivers competenti. Bisogna
segnalare che il sistema sanitario
non è assolutamente in grado di sostituire
il caregiver e la famiglia.
Garantire
cure integrate signifi ca mettere al
centro di tutto il paziente, la famiglia
con i caregivers ed il team multidisciplinare
che insieme collaborano per
poter gestire il rischio, dare continuità
assistenziale, dare supporto psicosociale
per il paziente e i caregivers e
condividere un processo decisionale
diretto dal paziente (Fig. I). In questo
complesso processo sia il piano
sanitario francese per l’insuffi cienza
respiratoria che le linee guida ATSERS
2005, NICE 2004 e BTS 2007
specifi cano il ruolo essenziale degli
infermieri respiratori specializzati, sia
case manager che program manager.
Il ruolo del Program Manager è quello
di responsabile della piattaforma
gestionale per l’attuazione del Piano
Assistenziale Integrato, defi nisce gli
strumenti operativi di gestione dei
programmi con percorsi ordinari e
straordinari, dei protocolli per il risk
managment e amministrativi, produce
schede di monitoraggio, check list e
procedure. Nella Fig. II è esemplifi cata
l’attività del case manager nel nostro
programma di Mantova, mentre
nella Fig. III sono indicati i compiti
del responsabile medico dell’ADR di
Mantova.
Questo servizio è attivo dal 1994 ed
ha preso in carico 490 pazienti, in un
bacino di utenza di 400.000 abitanti.
Alla fi ne del 2010 il programma
seguiva 214 pazienti di cui 30 totalmente
dipendenti dalla ventilazione
meccanica invasiva con tracheotomia.
Una delle attività che sono risultate
più utili per ridurre il rischio è stata la
simulazione degli eventi più a rischio
e la consegna di schemi sintetici con
piani di azione per risolvere i problemi
più frequenti.
Bisogna ricordare che la transizione
a domicilio è comunque un periodo
critico; medico, team, paziente e caregiver
devono condividere la necessità
di accettare un “minimo” rischio con
un buon piano per la gestione dello
stesso, in quanto un rischio “zero” è
utopico.
Un altro punto fondamentale è aver
presente che la transizione ospedale/
domicilio è un processo di follow-up
organizzato in cui la gestione domiciliare
è un processo dinamico ed è
essenziale mantenere una comunicazione
effi cace fra tutti i caregivers
(professionisti e laici). Inoltre, le revisioni
periodiche del piano assistenziale
e terapeutico con la collaborazione
degli attori di riferimento del team
possono assicurare il raggiungimento
degli obiettivi condivisi nell’ambito
del programma.
Diversi studi hanno messo in evidenza
che, se i ventilatori presentano problemi
tecnici, l’interazione di pazienti
e caregivers con le protesi ventilatorie
rappresenta uno dei punti chiave dei
programmi di ADR.
In effetti, altri studi sul controllo di
qualità evidenziano che spesso i parametri
prescritti non coincidono con
quelli osservati e che quindi dovrebbe
essere dedicata più attenzione alle
interazioni paziente-ventilatore.
Sempre negli studi di qualità si fa presente che il monitoraggio dei pazienti
va pianificato in accordo con le
risorse disponibili e che il monitoraggio
dei caregivers dovrebbe fare parte
del programma di follow-up.
Per terminare e dare un esempio concreto
di pianificazione del rischio,
nella Fig. IV si può vedere quello che
è stato implementato a Mantova.
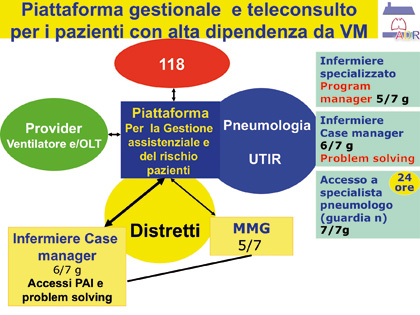
Fig. IV. Esempio di pianificazione del rischio implementato a Mantova - Ospedale Carlo Poma.
Le
fasce di rischio correlate con l’intensità
di cura variano in base al tipo di
ventilazione, invasiva e non, e delle
ore di ventilazione. In base alla intensità
di cure è stata pianificata una
piattaforma di gestione e teleconsulto
in cui sono coinvolti la Pneumologia
(con al suo interno la Terapia Intensiva
Respiratoria) dell’Ospedale Carlo
Poma di Mantova (centro prescrittore
e detentore del programma ADR), il
118, i medici di medicina generale,
gli infermieri case manager del territorio,
il provider (ditta fornitrice) sia
per l’ossigenoterapia che per la gestione
tecnica dei ventilatori. La pneumologia
è presente con un program
manager 5 giorni su 7, almeno un
case manager 6 giorni su 7 ed accesso
alla Pneumologia con gli specialisti di
guardia 24 ore al giorno per 365 giorni
all’anno.
La gestione dei problemi viene divisa
in:
1) problemi clinici: di competenza
del Medico responsabile dell’ADR/
Medico di guardia pneumologo;
2)
problemi di nursing: di competenza
del case manager ADR con eventuale
visita domiciliare;
3) problemi tecnici
(accessori): di competenza del coordinatore
territorio e case manager
ADR;
4) problemi tecnici (ventilatore):
di competenza delle ditte dei servizi
e del case manager ADR.
Con questa organizzazione il paziente
viene dimesso dall’ospedale
in condizioni protette con un team
specialistico ospedale/territorio che
se ne prende carico e che può gestire
le emergenze, compresi gli eventuali
ricoveri che possono essere gestiti
nella maggior parte dei casi con accesso
diretto presso la nostra UTIR o
la Degenza, evitando inutili ed anche
troppo costosi ricoveri presso i reparti
di rianimazione.
Bibliografia
1. Steps to promote an Effective Home
Mechanical ventilation Management
Program (HMV) Lewarski JS. Mayo
Clinic. Chest 2007;132:671-6.
2. Organization and delivery of HMV.
Escarrabill J. Breathe 2009; 6:37-42.
3. Patterns of home mechanical use in Europe:
results from the Eurovent Survey
Eur Respir J 2005; 25:1025.
4. AIPO. Raccomandazioni per la ventilazione
meccanica domiciliare. Aggiornamento
anno 2003. Parte 2. Rass Pat App
Respiratorio 2003;18: 461.
5. Task force. Valutazione e trattamento
delle malattie neuromuscolari e malattia
del motoneurone in ambito pneumologico.
Position paper di AIPO Lombardia.
Approvato dal Direttivo Regionale
AIPO Lombardia, aprile 2008.
6. Assistenza Domiciliare Respiratoria:
documento di consenso. Respiratory
Home Care: position paper. Rassegna
di Patologia dell’Apparato Respiratorio
2010; 25: 84-101.
7. Risk management of the home ventilator
depend patient. Thorax 2006;
61:369-71.
8. Quality control of equipment in home
mechanical ventilation: a European
survey. Farre R. Eur Respir J. 2005;
26:86-94.